このような症状はありませんか?
糖尿病は、初期には自覚症状が
ほとんどありません。
しかし、糖尿病が進行すると、
以下のような症状が現れます。
- のどが渇く
- よく水を飲む
- 尿の量や回数が増える
- 食べていても体重が減る
- 疲れやすい(倦怠感)
- 皮膚が乾燥する
- 眼がかすむ
- 手足の感覚が低下する
- 食欲増進、過食
多尿・頻尿
血液中に余った糖が尿と一緒に排出される際、大量の水分が必要になります。そのため尿量が増加し、結果として排尿回数も多くなる傾向があります。
のどが渇く、多飲
尿の量が増えることで体内の水分が不足し、慢性的な脱水状態になります。その影響で常にのどの渇きを感じ、水分を多く摂取するようになります。
体重減少
 体内の糖をエネルギー源として利用できなくなると、代わりに脂肪や筋肉のタンパク質が分解されて使われるようになり、体重が急激に落ちていきます。ダイエットに取り組んでないにもかかわらず、体重が1ヶ月で2kg以上減少した場合は、早めに当院へご相談ください。
体内の糖をエネルギー源として利用できなくなると、代わりに脂肪や筋肉のタンパク質が分解されて使われるようになり、体重が急激に落ちていきます。ダイエットに取り組んでないにもかかわらず、体重が1ヶ月で2kg以上減少した場合は、早めに当院へご相談ください。
疲労感、倦怠感
エネルギー源である糖をうまく利用できないため、日常的な軽い動作や運動でも強い疲労感を覚えることがあります。
食欲増進、過食
 糖が使われずに脂肪を主なエネルギー源として消費していると、脳が飢餓状態と誤認してしまい、満腹感の調整がうまくいかなくなることで過食に繋がることがあります。
糖が使われずに脂肪を主なエネルギー源として消費していると、脳が飢餓状態と誤認してしまい、満腹感の調整がうまくいかなくなることで過食に繋がることがあります。
糖尿病とは
 食後に血糖値(血液中のブドウ糖濃度)が一時的に上昇するのは自然な反応ですが、通常は膵臓から分泌されるホルモン「インスリン」の働きにより、血糖値は正常な範囲まで下がります。
食後に血糖値(血液中のブドウ糖濃度)が一時的に上昇するのは自然な反応ですが、通常は膵臓から分泌されるホルモン「インスリン」の働きにより、血糖値は正常な範囲まで下がります。
しかし糖尿病になると、このインスリンの分泌量が不足したり、うまく機能しなくなったりすることで、血糖値が下がりにくくなります。
適切な治療が行われないまま高血糖状態が続くと、動脈硬化の進行を招き、脳梗塞や心筋梗塞といった重篤な病気を引き起こすリスクが高まります。また、腎症・網膜症・神経障害といった「糖尿病の3大合併症」が進行すると、日常生活に大きな支障をきたす可能性があります。
糖尿病は初期にはほとんど自覚症状がないことも多いため、健診で血糖値の異常を指摘された方や、現在の治療に不安を感じている方は、早めに当院までご相談ください。
糖尿病には2種類あります
糖尿病は大きく分けて「1型糖尿病」と「2型糖尿病」の2つがあり、それぞれ原因や特徴が異なります。全体のおよそ95%を占める2型糖尿病は、いわゆる生活習慣病の1つとして知られています。
1型糖尿病
自己免疫異常、ウイルス感染、遺伝などの複数の要因が重なり、膵臓のβ細胞がダメージを受け、インスリンの分泌が著しく低下することで発症します。血糖値のコントロールにはインスリン注射が不可欠であることから、別名「インスリン依存型糖尿病」とも呼ばれます。
2型糖尿病
食習慣の乱れや運動不足、肥満など生活習慣が原因で、インスリンの分泌や作用が低下し、血糖値が高い状態が続く病気です。必ずしもインスリン治療が必要なわけではないため、「インスリン非依存型糖尿病」と分類されます。
それぞれの特徴
| 1型糖尿病 (患者様全体の約5%) |
2型糖尿病 (日本人の9割以上) |
|
| 症状 | 急激に症状が現れる | 初期は無症状が多く、進行とともに悪化 |
| 原因 | 自己免疫、ウイルス感染、遺伝などにより膵臓のβ細胞が破壊される | 生活習慣の乱れ(食事、運動不足、肥満など) |
| 体型 | 痩せ型に多く見られる ※生活習慣や肥満が関係することはない |
肥満型に多く見られるが、痩せ型の人もいる ※生活習慣や肥満が大きく関係している |
| 発症年齢 | 若年層に多い | 中高年に多い |
| 治療 | インスリン療法が必要 | 生活習慣の改善が基本で、必要に応じて薬物療法やインスリン療法を併用 |
糖尿病になりやすい人とは
適正体重を維持できずに太っている人
痩せている方でも糖尿病になる可能性はありますが、特に太り気味の方はそのリスクが高くなります。自分の適正体重を把握するためには、以下の式を参考にしてください。
【身長(m)】×【身長(m)】×22=【適正体重(kg)】
内臓脂肪が多い人
体重だけでなく、お腹周りに脂肪が多い「内臓脂肪型肥満」も糖尿病の発症リスクを高めます。ウエストサイズが基準を超えているかどうかを確認することで、内臓脂肪の蓄積を推測できます。
| 男性 | 腹囲85cm以上 |
|---|---|
| 女性 | 腹囲90cm以上 |
外食、間食が多い人
 外食や高カロリーな間食が多い生活では、糖質や動物性脂質の摂取量が増加し、糖尿病のリスクが高くなります。また、外食には塩分が多く含まれていることもあり、高血圧の原因にもなります。
外食や高カロリーな間食が多い生活では、糖質や動物性脂質の摂取量が増加し、糖尿病のリスクが高くなります。また、外食には塩分が多く含まれていることもあり、高血圧の原因にもなります。
可能な限り自炊を心がけ、野菜をしっかりと摂るようにしましょう。間食も控えめにし、どうしても食べたい場合は、量と時間帯を意識して摂取することが重要です。
1日の歩数が少ない人
1日の歩数は、日常的な運動習慣の指標になります。平均的には、成人男性で約8,200歩、女性で約7,300歩が目安とされています。これより少ない方は、日々の運動不足に注意が必要です。
スマートフォンの歩数計機能を活用し、日常生活の中で歩く機会を増やしましょう。エレベーターではなく階段を使うだけでも、平地を歩くより約3倍のカロリー消費が見込めます。
糖尿病の検査
問診から糖尿病が疑われる場合、以下の検査を組み合わせて診断を行います。検査結果によっては、再検査が必要になる場合もあります。
空腹時血糖値
朝食を摂る前の空腹状態で血糖値を測定することで、食事の影響を除いた血糖レベルを確認できます。
糖尿病の診断基準は126mg/dL以上です。
75gブドウ糖負荷試験による血糖値測定
10時間以上食事を取らずに絶食した後、ブドウ糖75gを溶かした液体を飲んでいただき、2時間後の血糖値を測定します。
この時点の血糖値が200mg/dL以上の場合、糖尿病と判断されます。
随時血糖値
食事のタイミングを問わず、任意の時間に血糖値を測定する方法です。
この随時測定で 200mg/dL以上が確認された場合も、糖尿病と診断されます。
HbA1c
HbA1cは、過去1〜2ヶ月間の平均的な血糖状態を反映する指標です。血液中のヘモグロビンと結合したブドウ糖の割合を測定することで、血糖コントロールの状態を把握できます。
この値が 6.5%以上の場合、糖尿病とみなされます。
糖尿病が引き起こす合併症
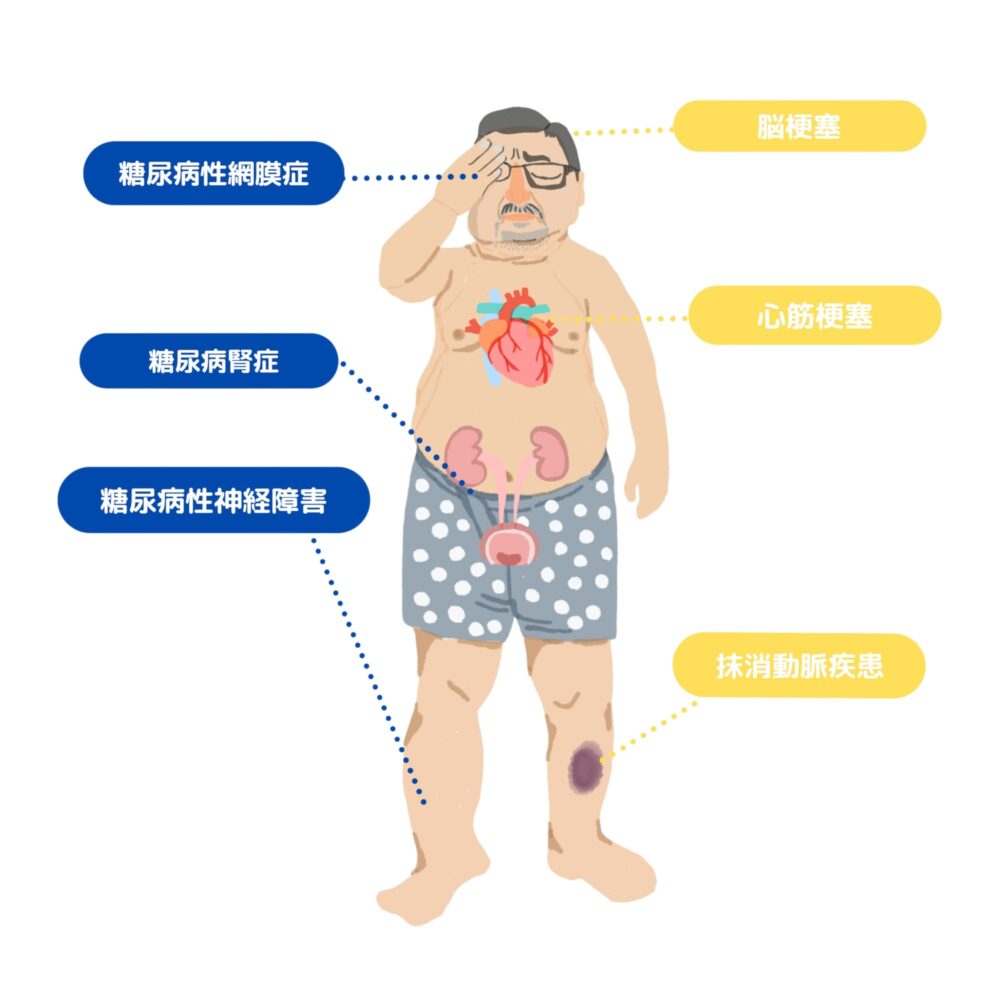 糖尿病になってからすぐに合併症が起こることはありませんが、放置した状態で年月を経ると、様々な合併症を併発するリスクが高くなります。
糖尿病になってからすぐに合併症が起こることはありませんが、放置した状態で年月を経ると、様々な合併症を併発するリスクが高くなります。
糖尿病の合併症には、大きく分けると細い血管に見られる合併症(細小血管障害)と、太い血管に見られる合併症(大血管障害)の2つがあります。
糖尿病に特有の合併症として多く見られるのが、細小血管障害の「糖尿病網膜症」、「糖尿病性腎症」、「糖尿病性神経障害」で3大合併症と呼ばれます。
また、大血管障害は脳梗塞、虚血性心疾患(心筋梗塞・狭心症)や閉塞性動脈硬化症など、生命に関わる病気が起こります。
糖尿病の方特有の「3大合併症」
網膜症
網膜に張り巡らされた細い血管が高血糖の影響で障害されると、眼底出血や視力低下が起こる可能性があります。重症化すると、失明に至る危険もあります。
腎症
腎臓の微細な血管がダメージを受けることで、老廃物をろ過し尿として排出する腎機能が低下します。腎機能が著しく損なわれると、体内に老廃物が蓄積し、数日で生命に関わる事態に陥る恐れもあります。この状態を回避するために、人工透析が必要になるケースもあります。
神経障害
高血糖の影響で末梢神経が侵されると、手足の痺れやピリピリとした異常感覚が現れます。進行すると傷の治りが悪くなり、さらに免疫力の低下によって感染症を起こしやすくなります。特に足の指などにできた小さな傷に気づかず、放置されたまま炎症や膿を伴い、壊疽や切断を余儀なくされることもあります。
また、自律神経が障害されると、立ちくらみ、消化機能の低下など多様な不調が現れることもあります。
その他
糖尿病は、動脈硬化を進行させることで、脳や心臓の血管に影響を与え、さまざまな病気の原因となることがあります。また、がんを発症する確率が約2割高くなるとも報告されています。
大血管障害
糖尿病によって動脈硬化が進行すると、脳梗塞・脳出血・心筋梗塞・狭心症など、命に関わる重篤な病気を発症するリスクが高くなります。
糖尿病の治療
糖尿病は1型と2型に分類され、
それぞれ適した治療方法が異なります。
1型糖尿病
1型糖尿病では、体内でインスリンを十分に作れなくなるため、インスリンの補充が欠かせません。そのため、インスリン療法が治療の基本となります。
2型糖尿病
2型糖尿病では、食事療法や運動療法によって血糖値をコントロールすることが基本です。それでも血糖値の改善が不十分な場合は、薬物療法やインスリン療法薬を検討します。
食事療法
 糖尿病治療において、食事の内容や食べ方の見直しはとても重要です。
糖尿病治療において、食事の内容や食べ方の見直しはとても重要です。
暴飲暴食は控え、栄養バランスの整った食事を心がけましょう。また、食事をする際は「ゆっくり噛んで食べる」「就寝前の飲食は避ける」といった食べ方にも注意が必要です。
食べる順番にも工夫を加えると効果的です。例えば、「野菜 → スープ → 主菜 → 主食(ご飯やパン)」の順に食べることで、炭水化物の吸収が緩やかになり、血糖値の急上昇を防ぐことができます。
運動療法
 有酸素運動に加えて、筋力トレーニングも推奨されています。
有酸素運動に加えて、筋力トレーニングも推奨されています。
継続的な運動は糖の代謝を促進し、血糖値を安定させる効果があります。また、筋肉量が増えることでインスリンの働きが高くなり、糖代謝の効率が良くなる効果も期待できます。
薬物療法
 内服薬や注射薬を用いて血糖値を下げる治療を行います。
内服薬や注射薬を用いて血糖値を下げる治療を行います。
近年では、GLP-1受容体作動薬という注射製剤も選択肢の1つになっています。
インスリン療法
 内服薬でコントロールができずに血糖値を良好に管理するために、患者様ご自身がインスリンを注射する必要があります。
内服薬でコントロールができずに血糖値を良好に管理するために、患者様ご自身がインスリンを注射する必要があります。
インスリンには様々な種類があり、即効性のある「速効型・超速効型」や、作用時間が長い「中間型・持効型溶解」などがあり、患者様の状態に応じて使い分けられます。近年では、持効型インスリンといわれる1日1回のインスリン治療と内服薬の組み合わせにより、良好に糖尿病の状態を維持できる方が多いです。治療法につきましては、しっかりとご相談のうえ、実施してまいります。






